要約:骨形成不全症で易骨折性が著しい場合には、骨折・変形・筋力低下の3つが相互に影響しあって悪循環を形成する(骨折スパイラル)。このような場合には髄内釘によって骨折を予防することが必要である。
整形外科の立場から見ると、骨は人体の形態を維持し、直立・移動・作業などの機能を物理的(機械的)に可能にしている組織と言えます。骨形成不全症とは、骨組織の形成障害(骨を作る細胞が分泌する蛋白質の異常)が原因で手足の長い骨や、脊椎骨が折れやすい病気です。
骨形成不全症の治療の目的は骨折がおこりにくい状態をつくることです。得に
Sillence III 型においては骨組織の強度が弱い為なんらかの対策をとらなくてはなりません。最近では骨を折れにくくする薬(骨を吸収する細胞の働きを抑制する薬剤)が開発され、短期成績は良好です。しかし、それでもなおすべてが解決するわけではなく、整形外科的治療が必要な場合があります。
整形外科的治療の目標は、たとえある程度の外力が働いても骨折がおこりにくい状態をつくり出すことであります。最も確実な方法は、手術によって骨の中に金属の棒を入れ骨折がおこりにくくする方法です。これまで多くの患者さんにこの手術をおこなってまいりましたが、術後は骨折に悩まされることも少なくなり、またたとえ大きな外力によって骨折が起っても金属棒に支えられて骨の転位が起らないので痛みも少なく、早期に治癒するようになっています。
私はこれまで50人の患者さんの治療をしてきました。ほとんどの方が四肢に髄内釘を挿入する手術を受けられています。また2人は脊椎側彎手術を、他の1人は下肢延長術を受けています。
四肢に髄内釘を挿入する手術は、学業を中断するのを避けるために、小学校入学前におこなうのが理想的です。また、折れやすい状態を長く続けると骨脆弱性が増し、手術がやりにくくなるからです。この手術には超専門的な技術が必要です。また、この手術の合併症はたくさんあります。術後の感染、ピンの突出、ピンの破損などが起りやすく、そのつどすみやかに対処する必要があります。
骨折・変形・筋力低下による三角形の悪循環
重度の骨形成不全症においては、骨折、変形、筋力低下という3つの現象が相互に影響しあって患者さんの移動能力を障害してゆきます。骨折を繰り返せば骨の変形が発生しやすくなり、また固定期間が長引くために骨組織が痩せ、筋力低下がおこりやすくなります。逆に、骨変形が存在すれば骨折しやすく、筋肉も働きにくくなります。また、筋力が低下すれば外力に対する筋性防御が働きにくくなって骨折しやすくなります。このように骨折・変形・筋力低下の3つは相互に影響しあって悪循環を形成します。私はこれを骨折スパイラルと呼んでいます。
一度骨折スパイラルに陥ると、瀕回の骨折による身体的な苦しみだけでなく、いつ発生するかわからない骨折に対する不安が精神的にも大きな負担になってきます。
易骨折性の程度が軽い場合には三角形の悪循環に陥いるのを避けることができます。骨折を矯正したのち、固定(外固定あるいは内固定)を一定期間続け、固定終了後にリハビリにより筋力を回復すれば元の状態に戻ります。しかし、骨形成不全症が重度になると、この悪循環から逃れることが難しくなります。たとえば、骨折に対し正しく矯正をおこなって一定期間の固定をおこなったとします。骨が癒合した後に筋力回復のリハビリをおこないますが、易骨折性があれば、筋力が回復する前に再び骨折がおこるかもしれません。もしこのことが繰り返されると、骨折・変形・筋力低下という3つの現象による骨折スパイラルを避けることが難しくなります。
悪循環を断ち切る方法はいくつかあります。例えば骨を機械的に丈夫にする薬物の投与が試みられています。しかしまだ決定的な薬剤は開発されていないのが現状です。外国では骨髄移植も数例試みられています。まだ報告例が少なく試験段階ですが、将来は有望な方法になるかもしれません。装具などの外固定も有用な方法であります。しかし、すでに変形が大きい場合には装具装着そのものが困難となるためその効果には限度があります。したがって、現時点で最良の方法は、骨髄内に金属棒を挿入して、ある程度の外力が骨そのものに働いたとしても骨折が起りにくくしてしまうことです。
変形矯正と髄内釘挿入の実際
現在では、すべての長幹骨すなわち、大腿骨・下腿骨・上腕骨・前腕骨の変形矯正骨切りと、髄内釘挿入術が可能であります。
骨形成不全症の長幹骨の変化は患者さんによって異なります。たとえば大腿骨の一ケ所に変形があってこの部分は極端に脆弱となっているが他の部分は健常な骨と大きな差がない場合があります。このような場合には変形部分だけを骨切りにより矯正し単純な髄内釘をいれれば十分です。しかしながら、重度の骨形成不全の場合には単純な金属棒を挿入しただけでは、骨成長とともに金属棒の通過していない部分が生まれ、同部が骨折を繰り返すようになります。したがって、可能な限り、骨の長さの成長と同時に伸びる髄内釘(ベイリー釘)を挿入すべきであります。2-3才以降の年齢になって、骨の太さがある程度(内腔の幅が3mm以上)になればベイリー釘を使用することが可能です。
ベイリー釘挿入術は簡単ではありません。まず、変形した長幹骨をほぼ全長にわたって露出し、いくつもの骨切りを行います。骨切り後にベイリー釘を挿入するための髄腔を形成しますが、長幹骨全体が脆く、またところどころ硬い部分があり、髄内釘を入れるための髄腔を広げなければなりません。この操作は慣れた術者でも慎重に行う必要があります。次に、膝・足・肩・肘などの大きな関節の切開をしなければなりませんが、特に足関節の展開は難しく、特殊な技術が必要です(下腿骨に対しては合併症が多いことを考えると単純な髄内釘が良いかもしれません)。最後にはベイリー釘の両端を骨端に埋め込みますが、これにも注意深い作業が要求されます。また、上腕骨ではおおきな神経を損傷しないように気を配らなければなりません。上腕骨を安定させることは日常生活を円滑に送るためには非常に重要なことです。
手術時間の短縮も重要です。手術時間が長くなれば出血も多くなり、感染症も発生しやすくなります。沢山の症例を経験しないと手術がスムースにゆかないのはどのような分野でも同じことと思います。このように、ベイリー釘挿入手術はいくつもの細かい操作と細心の注意が要求されるため、整形外科手術学の中でも最も難しいものの1つとされています。
また、ベイリー釘挿入中にしばしば釘が伸び切ってしまったり、曲がったりすることがあります。外国での経験では約5年で入れ替えが必要だったと報告されております。本センターでも、釘の太さが3.2mm の場合入れ替えが必要なことがありました。伸び切ったり、曲がったりして入れ替えが必要というのは、骨が成長していること或いは、運動が活発になったことの証明ですから、考え方を返れば悲観すべきことではありません。
また、ベイリー釘や髄内釘の先端が抜けてきてしまうことがあります。この時は小さな展開によって抜けてきた釘の先端を押し込みます。
重要な合併症は感染です。本センターでも1例において経験しました。この時は一度釘を除去し、感染を完全に治癒せしめてから再び釘をいれます。
上図は重度の骨形成不全で、繰り返しの骨折により大腿骨は大きく変形しています。ベイリ−釘挿入後、骨成長とともにベイリ−釘が伸びています。
上図は上腕の変形に対して矯正後ベイリ−釘を挿入しました。上肢の安定は日常生活の向上に重要です。
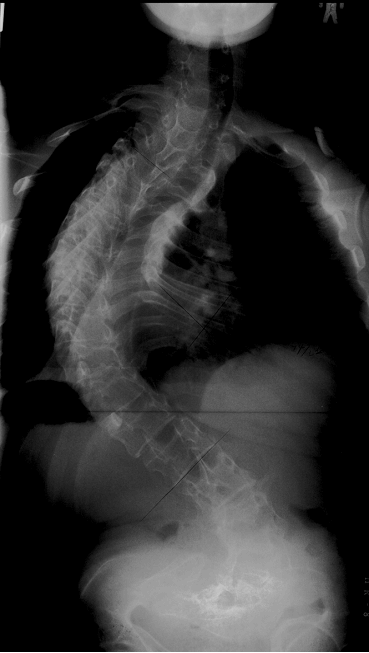
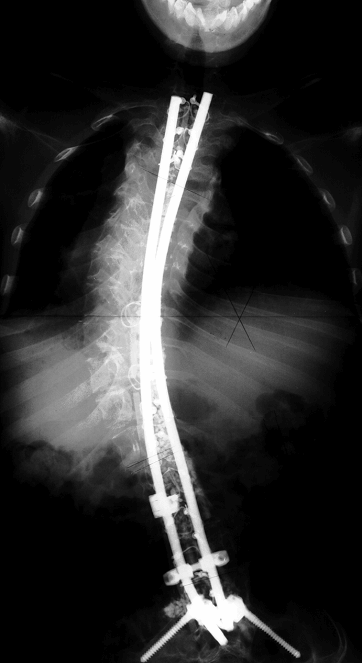
脊柱側彎について
側彎が発生し彎曲が進行して体幹のバランスが崩れると、坐位や立位が困難になります。四肢易骨折とともに脊柱側彎は大変厄介な問題です。装具等で治療するのは困難で、現在のところ手術治療以外に良い方法はありません。今年5月に側彎に対して脊椎の手術を行いました。患者さんは脊椎側彎のため坐位をするのに手の支えが必要となっていました。両手が自由に使えないと日常生活に大変不自由します。手術に踏み切るのに時間がかかりましたが将来のことを考えるとそのままにしておけませんでした。手術時間は10時間以上かかり、なかなか難しい手技が必要とされました。手術は順調に進み、その後の経過も良好で患者さんは安定した坐位と歩行が可能になりました。側彎が増強するのは小学校高学年から中学校にかけてです。脊椎の手術は大きな手術ですので決心がなかなかつかないのが本当のところですが、すでに彎曲が30度以上ある場合には早めに手術するのが良いと思われます。